简婷:胃食管反流VS胃炎:症状相似,治疗却大不同!

你是否也曾被反复出现的上腹部灼烧感、反酸、恶心所困扰,却以为只是普通的“胃不好”,随手抓起手边的胃药就吞下?要当心!这些看似普通的症状背后,可能隐藏着两种机制迥异的“胃病”——胃食管反流病(GERD)与胃炎。它们虽然都会让你感到“胃不舒服”,临床表现也有诸多重叠,实则却如同两条发源于不同山头的河流,水源、路径全然不同,治疗策略更是南辕北辙。一旦误判,可能不仅无效,反而延误病情。
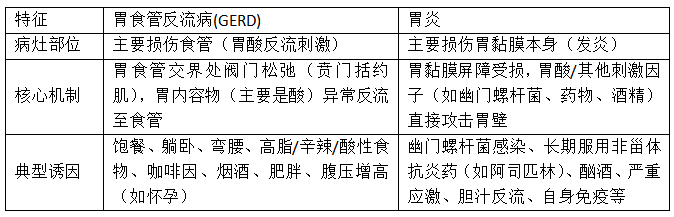
症状迷雾:何其相似的“胃”痛
胃食管反流病(GERD)的本质是胃内容物——尤其是胃酸——“逆流而上”,闯入本不该它出现的食管乃至更高部位。食管黏膜耐酸性远弱于胃,因此反流发生时,典型的症状包括烧心(胸骨后明显的灼烧感)、反酸(感觉到酸水或未消化的食物突然涌回口腔或喉咙),有时还可伴随胸痛、慢性咳嗽、声音嘶哑、喉咙异物感,甚至因平卧时反流加重而影响夜间睡眠。
而胃炎,问题出在胃本身,是胃黏膜屏障遭受破坏而引起的炎症反应。其表现多集中于上腹部,常见隐痛、胀痛或烧灼样疼痛,伴有早饱(吃一点就饱)、嗳气、恶心,严重者甚至可出现呕吐咖啡色物或排出黑而发亮的柏油样大便,这通常是胃黏膜出血的信号。
核心差异:病灶与机制截然不同
胃食管反流的核心问题是“防线失守”——食管下括约肌松弛或胃内压力过高,导致胃酸突破贲门向上反流。
胃炎的核心则是“内部受损”——胃黏膜屏障被幽门螺杆菌感染、药物、酒精或胆汁等破坏,引发局部炎症反应。
治疗分水岭:对症下“药”是关键
胃食管反流病(GERD):治疗核心是“控制反流、减少胃酸攻击”
生活方式调整是基石:减轻体重、避免过量进食、睡前3小时内禁食、睡眠时适当抬高床头15-20厘米、严格戒烟戒酒,并远离已知会降低食管下括约肌压力的食物,如咖啡、巧克力、高脂食品、辛辣调料及柑橘类酸性食物。
药物治疗主攻“抑酸”与“促动力”:
→强效抑酸药(PPI):如奥美拉唑、雷贝拉唑、兰索拉唑等,是首选药物。通过高效抑制胃酸分泌,降低反流物的“杀伤力”,为食管黏膜修复创造条件。
→H2受体拮抗剂:如法莫替丁、雷尼替丁,抑酸效果较PPI弱,适用于轻度反流或作为维持治疗。
→促胃肠动力药:如多潘立酮、莫沙必利,可增强食管蠕动、加快胃排空,从机械上减少反流发生。
对于药物控制不佳或不愿长期服药的患者,可考虑内镜下治疗或腹腔镜胃底折叠术等抗反流手术。
胃炎:治疗核心是“消除病因+修复保护胃黏膜”
根除幽门螺杆菌(若检测阳性):采用标准的含铋四联疗法(一种PPI+铋剂+两种抗生素),这是阻断慢性胃炎持续进展的关键。
去除损伤因素:立即停用非甾体抗炎药(如阿司匹林、布洛芬)等对胃黏膜有损伤的药物,并严格戒酒。
药物治疗侧重“修复”与“保护”:
→PPI或H2受体拮抗剂:通过强力抑酸,为胃黏膜的自我修复提供良好的低酸环境,尤其适用于糜烂性或症状明显的胃炎。
→胃黏膜保护剂:如硫糖铝、胶体果胶铋、替普瑞酮、瑞巴派特等,能像“创可贴”一样覆盖在黏膜表面,隔离损害因子,并促进上皮细胞再生。
→对症药物:伴有明显腹胀、早饱者可联用促动力药或消化酶制剂;对于胆汁反流性胃炎,可选用铝碳酸镁等能吸附胆汁的药物。
饮食调整同样重要:规律进食,细嚼慢咽,避免过热、过辣及粗糙食物,急性期宜选择清淡、易消化的软食。
综上所述:据统计,我国有大量胃食管反流病患者曾被误诊为“慢性胃炎”或甚至被误认为“冠心病”,导致长期服用无效的胃黏膜保护药或止痛药,病情迁延不愈。若胃食管反流得不到控制,持续的酸反流可导致食管黏膜发生病理改变,形成Barrett食管,这是一种明确的癌前病变。另一方面,胃炎(尤其是慢性萎缩性胃炎)患者若未能根除幽门螺杆菌或持续暴露于损伤因素,炎症长期存在会显著增加胃黏膜萎缩、肠上皮化生乃至最终进展为胃癌的风险。

特别声明:本文内容由河南手机报投稿作者发布,仅代表作者个人观点,河南手机报仅提供发布平台。如内容涉及侵权或其他问题,请联系删除!本栏目工作人员不会主动以任何形式联系作者,请各位作者提高警惕、注意甄别,若遇可疑人员请及时拉黑并向我们反馈,避免财产损失。
